大切な腎臓を守るために今できること
腎臓ってどんな臓器?
背中側の腰の高さに背骨を挟んで左右に1個ずつあり、大きさは握りこぶし大です。
血液中の老廃物を取り出して尿を作るなど、体のろ過装置ともいえる臓器です。
また、ろ過するだけでなく、ホルモンを出して全身に作用させるという役割も持っています。
腎臓は1個の重さが、野球ボール位(120g~150g程度)でありながら、その中の血管の総延長は50㎞と言われています。それらが複雑に折りたたまれて腎臓の中に詰まっています。心臓から送り出される血液のうち、20~25%以上が流れており、(ちなみに脳は約1.4㎏ありますが、流れている血液の量は15%です)そのことからも、腎臓は非常に大切な臓器であり、心臓とも密接な関係があることが分かります。近年「人体ネットワーク」の要とも考えられています。
しかし、腎臓の中の血管は、割に太い動脈からいきなり非常に細い毛細血管が枝分かれしているため、高い血圧には弱い構造になっています。
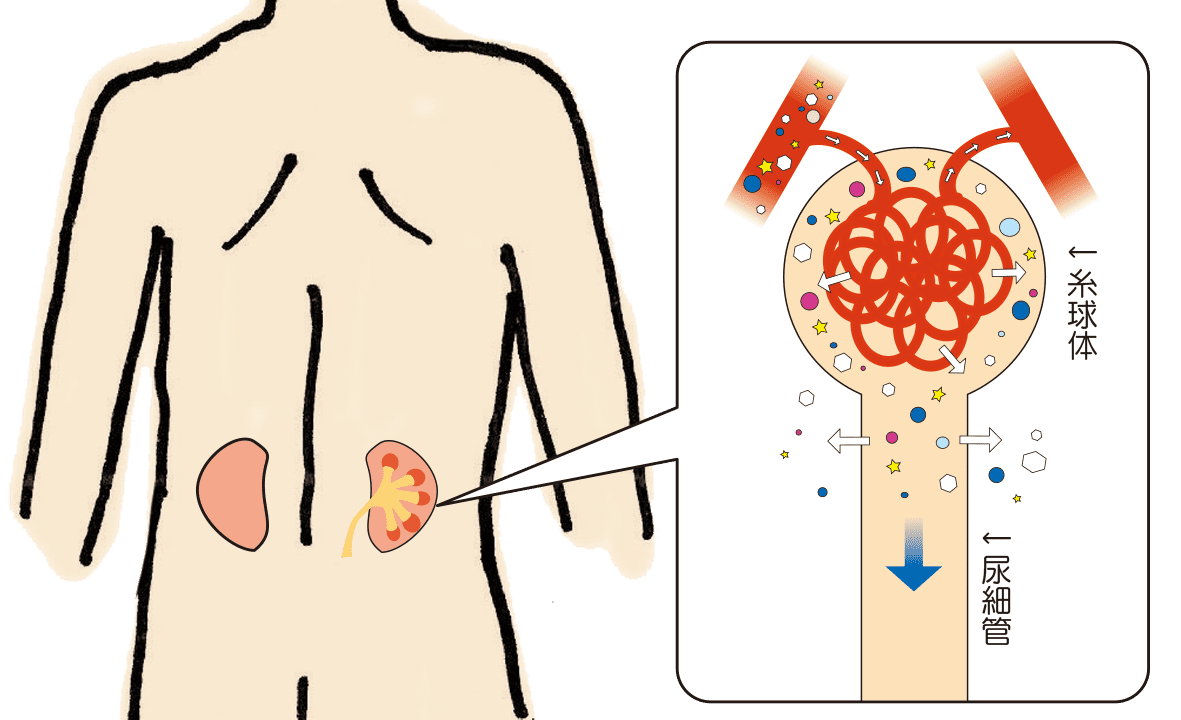
腎臓は何でできているの?
腎臓は大きく2つに分けられ、主に尿を作る「実質」とホルモンを出して全身に作用させる「間質」から成り立ちます。
実質
ネフロン(動脈【輸入・輸出】、糸球体(※1)、静脈、尿細管、集合管から構成されています)→血液から尿を作る所、他にビタミンD(カルシウムを吸収するのに必要)の活性化も行います。
間質
造血ホルモン、血圧調整ホルモンの分泌、免疫の調整の場
※1糸球体とは:血液から原尿を濾し出すところ。大きさは約0.2㎜髪の毛1~2本分の太さ位のサイズで細い血管などからできており、この血管の壁には小さな穴が無数に開いており、細かいふるいのような働きをします。
※ネフロンの総延長は約100㎞と言われています。(直線距離で高松から神戸の距離)それらが複雑に折りたたまれて、腎臓の中に詰まっています。
腎臓の働きとは?
- 身体の中を弱アルカリ性に保つ(血液の中の老廃物を排泄し、食欲不振や体調を解消する)
- 食べ過ぎた塩を捨てる(血液中の水分や塩分のバランスを一定に保つ)
- 骨を強くする(ビタミンDを活性化し、カルシウムを吸収して骨を丈夫にする)
- 動脈硬化の予防(血圧を適切にコントロールする)
- 貧血を防ぐ(造血ホルモンを分泌し、赤血球を増やす)
- 老化を防ぐ(抗老化ホルモン[Klotho蛋白(※2)]を分泌し、寿命を延ばす
腎臓の本当の役割は、体をきれいに一定の状態に保つ「血液を通じた全身の管理者」です。
(参考:2017NHKスペシャル 人体 神秘の巨大ネットワーク 第1集 腎臓が寿命を決める)
腎臓が働かないと、寿命は半分以下に短くなります。私たちの健康において重大な役割を担う、まさに「肝腎かなめ」の臓器です。
※2 Klotho蛋白…老化を抑制し、寿命を延ばす作用のあるホルモン。主に腎臓の遠位尿細管に存在し、CKD(慢性腎臓病)などの腎障害では減っている。
普通のマウスの平均寿命は2歳前後だが、血中のKlothoホルモンの濃度が普通の2倍に上昇するように遺伝子操作を加えると、3年以上(ヒトに換算すると約120歳)生存した。逆に、Klothoホルモンをなくしてしまうと、平均2ヶ月くらいしか生きられなかった。また、動脈硬化・骨粗しょう症・肺気腫などが見られ、老化が加速しているようにみえる。この老化現象は、リン制限食のマウスでは抑制されたことから、リンの制限が老化を防ぐカギになると思われる。
大切な臓器を守るために知っておきたいこと。
腎臓を守ることが命を守ること。
CKD(慢性腎臓病)とは…

2002年に米国で生まれた考え方で、
- 腎臓に障害がある:尿検査の異常(特に尿蛋白0.15g/gCre以上)、画像診断(萎縮など)、血液検査(クレアチニン(※3)、シスタチンC)、病理検査(腎生検)等の異常
- 腎臓の機能が落ちている:GFR(糸球体濾過量)60ml/分/1.73㎡未満の腎機能低下(正常値は90ml/分/1.73㎡以上)
上記の状態(腎臓の異常)が3ヶ月以上持続している状態を言います。腎臓の働き具合で、ステージ1~5までの5段階に分けられます。
このCKDという状態は、日本の成人の8人に1人(約1330万人)が該当する新たな国民病です。また、年代が上がるごとにCKD患者が急増しています。

※クレアチニン(Cr)とは…体の筋肉にあるクレアチンが古くなったもの(老廃物)。血液の流れに乗って、腎臓からおしっこにして排出している。しかし腎臓が悪くなってくると、排出されずにたまってきて、数値が大きくなる。そのため、腎臓の働き具合の目安になる。(正常は0.6~1.0㎎/dl位。筋肉量で変わる)
※推定糸球体濾過量(eGFR)とは…クレアチニンの数値から計算した、腎臓の働く力(正常90~100ml/min)。腎臓が悪いと、数字が小さくなる(加齢により40歳ごろから0.3~1.0/mil/ min/ 年ずつ低下)
腎臓が悪いとどうなるの?
腎機能がかなり低下するまで自覚症状がありません。ここが怖い所で、自覚症状のないうちに腎機能が低下していき、気づいたときには腎機能が正常な人の半分もないなどということがあります。慢性的に腎機能が低下した、ステージ4や5では、残念ながら回復は見込められないのが現状です。
慢性腎臓病患者さんでは、脳卒中や心筋梗塞の発症率が高くなり、それが原因で亡くなる場合も多いことが知られています。健康な人の約3倍のリスクがあると言われています。
| CKDステージ | CKDステージ1 | CKDステージ3 | CKDステージ4 | CKDステージ5 |
|---|---|---|---|---|
| CKDステージ2 | ||||
| 推算GFR値 | 90以上 | 59~30 | 29~15 | 15未満 |
| 89~60 | ||||
| 腎臓の働きの程度 |

|

|

|

|
| 症状 |
|
|
|
|
| 日本腎臓学会編「腎機能(GFR)・尿蛋白測定ガイドライン」2003より引用・改変 | ||||
腎臓には再生力はありません。悪くしない・進行させない・早期の治療開始が重要です。
もし腎機能の低下が進んでしまったら、なんとかしてそれ以上の悪化を遅らせることが大事です。
CKDを見つけるには…
自覚症状がないため、定期的に健康診断を受けて、尿や血圧の検査をすることが早期発見につながります。特に尿たんぱく陽性の方は要注意です。詳しい検査を受けるようにしましょう。普段から家庭でもこまめに血圧をチェックし、定期的に尿検査をしましょう。
CKDの危険因子が多い人は…
高齢者、高血圧や糖尿病、肥満などメタボリックシンドロームがある方、心臓病や腎臓病になったことがある方、腎臓病の家族歴がある方、検診などで尿たんぱくが見つかったことがある方、煙草を吸う方など
CKD治療の3本柱
生活習慣の改善
肥満を解消する、ストレスをためない、禁煙、アルコールを控えるなど。また1日30分以上の有酸素運動をしつつ、適正体重(BMI20~25)の維持。
食事療法
減塩(塩分6g未満/日)、適切なカロリー管理(標準体重1㎏につき25~35㎉/日)、リン・たんぱく制限食(年齢や原因疾患により、たんぱく質を標準体重1㎏あたり0.6~0.8g/日)
薬物療法
原因となった病気の治療、高血圧の治療、貧血の治療、その他合併症の治療
※たんぱく尿が減ると腎機能は長持ちします。
※血圧が高いと腎臓が悪くなります。上の血圧が131mmHg以下だと悪くなりにくいことが知られています。血圧を治療してコントロールすることにより、腎機能の悪化速度を抑制しましょう。
※リンが正常値を超えると、末期腎不全に進行するリスクが2倍になります。老化マウスはリン制限食で老化が抑制されました。リン(P)を下げましょう。
CKDの進行を阻止するには…
- 血圧を正常にする
- 血糖をあげない
- 脂質異常を治療する
- リンを下げる
- 尿酸を下げる
- 貧血を治療する
- たんぱく尿を減らす
CKDの進行を阻止するためにも、私たちと一緒に治療を頑張っていきましょう。
